Maladie MLC
Article revu par le Pr. Raul Estevez
La leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux (ou MLC pour Megalencephalic Leukoencephalopathy with subcortical Cysts en anglais) fait partie de la famille des leucodystrophies. C’est une maladie génétique extrêmement rare. Sa fréquence est inférieure à 1 pour 1 000 000 naissances, mais la maladie est plus fréquente dans certaines populations à forte consanguinité. C’est une maladie orpheline, c’est-à-dire qu’il n’existe pas aujourd’hui de traitement.
La leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux apparait essentiellement avant l’âge de trois ans et entraine un dysfonctionnement neurologique sévère affectant la motricité et les fonctions cognitives, et qui peut conduire au décès. La maladie se caractérise par une macrocéphalie[1] infantile, souvent associée à des signes neurologiques d’abord légers (tel qu’un retard moteur léger), qui s’aggravent avec le temps, conduisant à des troubles de la marche, des chutes, une ataxie[2], une spasticité[3], des convulsions progressives et un déclin cognitif.
[1] Macrocéphalie : augmentation anormale du volume de la tête.
[2] Ataxie : trouble de la coordination fine des mouvements volontaires
[3] Spasticité : activation involontaire intermittente ou soutenue des muscles qui se manifeste par une raideur musculaire.
La mutation génétique
Les gènes dont une mutation est responsable de la Leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux sont le gène MLC1 qui est situé sur le chromosome 22 (en 22q13.33) et le gène MLC2 sur le chromosome 11 (en 11q24.2). Les mutations du gène MLC1 sont récessives et sont présentes chez 75% des patients. Les mutations du gène MLC2 sont, elles, récessives ou dominantes et représentent 20% des cas. Plus de 20 mutations différentes ont été identifiées pour ce deuxième gène et chez ces patients, les médecins distinguent deux formes, dites 2A et 2B. Dans la forme MLC2B, on observe que les signes et les symptômes s’améliorent avec le temps, mais les raisons de cette amélioration ne sont aujourd’hui pas encore comprises.
Le gène MLC1 code pour une protéine membranaire du même nom, qui ressemble à un canal ionique[1], mais dont la fonction exacte n’est pas encore établie. MLC2, aussi appelé HEPACAM, code pour une molécule d’adhésion appelée GlialCAM. GlialCAM est une protéine mieux connue que MLC1. Elle régule la localisation du canal chlorure ClC-2 auquel elle est associée, la localisation de la connexine 43, et le maintien au niveau des jonctions entre les cellules.
[1] Canal ionique : structure de la cellule qui permet l’entrée et la sortie des ions. Le calcium, le potassium ou le sodium par exemple, entrent et sortent des cellules via ce type de canaux.
Ensemble, les protéines MLC1 et GlialCAM forment un complexe dont la fonction est encore inconnue, mais qui est principalement fabriqué dans les cellules de la substance blanche qui entourent les vaisseaux sanguins, les astrocytes.
Les symptômes de la maladie
La leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux se caractérise par des déficits moteurs et cognitifs progressifs. C’est une maladie héréditaire infantile caractérisée par une macrocéphalie précoce.
Cliniquement, les patients présentent des détériorations des fonctions motrices avec une ataxie et de la spasticité, des crises d’épilepsie et un déclin mental. Contrairement à d’autres leucodystrophies, la leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux progresse très lentement, mais un traumatisme crânien mineur et des infections communes peuvent exacerber la condition clinique des patients.
De nombreux facteurs semblent impliquer dans la sévérité de la maladie. En effet, des frères et sœurs ayant la même mutation peuvent présenter différents phénotypes, c’est-à-dire exprimer la maladie différemment. On voit ainsi des patients ayant un tableau clinique semblable aux autres au départ, montrer ensuite une amélioration voire même une normalisation des IRM ultérieures. Cette évolution de la maladie correspond au phénotype appelé MLC2B. Ces patients peuvent eux aussi présenter des phénotypes différents, d’une forme transitoire bénigne de leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux, à une forme avec macrocéphalie et retard mentale, avec ou sans autisme.
Le diagnostic de la maladie
Lorsqu’elle est suspectée, c’est l’imagerie par résonance magnétique (IRM) qui est utilisée pour diagnostiquer la maladie chez l’enfant. Des anomalies diffuses de la substance blanche du cerveau avec un œdème léger sont visibles, ainsi que des kystes sous-corticaux dans les régions fronto-pariétales et temporales antérieures.
Sur l’IRM cérébrale, le gonflement de la matière blanche cérébrale avec la présence de kystes sous-corticaux et de vacuoles de myéline, principalement dans les régions temporales antérieures, sont indicateurs d’une leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux. Le diagnostic peut souvent être confirmé par des tests génétiques sur un échantillon de sang. Mais ces tests peuvent aussi ne pas être concluants car d’autres gènes qui n’ont pas été associés à la maladie sont probablement impliqués.
Conseil génétique
Dans la majorité des cas, cette maladie génétique se transmet sur le mode autosomique récessif, c’est-à-dire que les deux parents sont porteurs d’une mutation. La présence de deux copies mutées du gène est nécessaire pour que la maladie se manifeste sous les formes MLC1 et MLC2A. Pour les formes MLC2B, contrairement aux deux autres formes, la transmission de la maladie est dominante. Un conseiller en génétique peut être consulté pour déterminer les risques de transmission aux enfants. Pour les formes à transmission récessive, chaque grossesse porte un risque de 25 % que l’enfant soit affecté, et 75% de chances que l’enfant ne soit pas affecté.

Le mécanisme simplifié conduisant à la maladie
La leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux est une maladie des astrocytes.
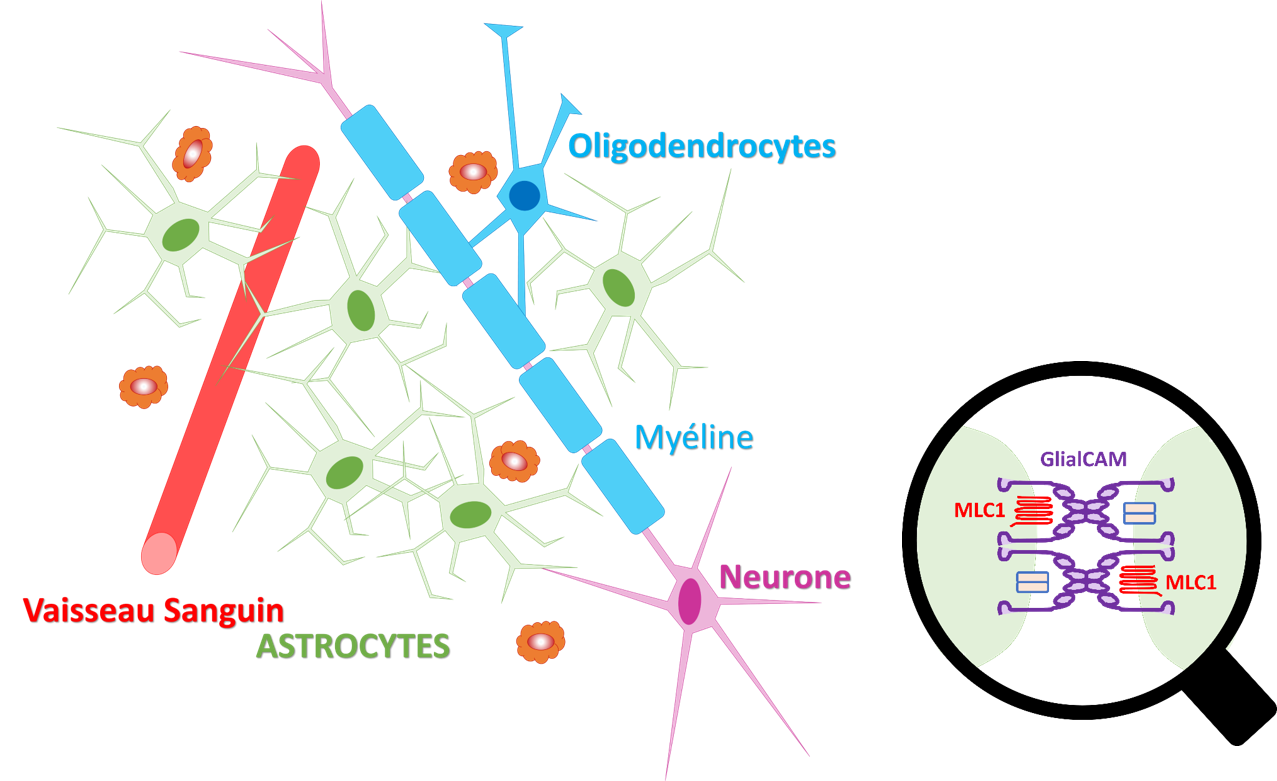
L’astrocyte : un acteur étoilé de la substance blanche
Les astrocytes, en forme d’astres, sont les cellules les plus nombreuses dans le système nerveux central. Grace à leurs extensions, elles forment un réseau complexe de cellules. Les astrocytes y sont connectés entre eux, et avec les cellules des vaisseaux sanguins (à la barrière hématoencéphalique). Les cellules échangent des ions, des petites molécules et des métabolites via des jonctions serrées. Les jonctions serrées permettent une action coordonnée de tous les acteurs du réseau qui agissent alors d’une seule voix.

L’eau et les ions : maintenir l’équilibre ou y résister
Quand on met du sel dans un bocal d’eau, le sel va se disperser jusqu’à ce que les molécules de sel soient réparties de façon homogène dans l’eau, c’est-à-dire atteindre un état d’équilibre. Sur le même principe, quand des molécules de sel sont dans de l’eau, si on rajoute de l’eau, elle va se disperser pour obtenir un équilibre dans la répartition du sel et de l’eau.
Ce principe physico-chimique très important se retrouve dans nos cellules et dans notre organisme. Chaque cellule, comme une bulle, contient de l’eau et des molécules (comme des ions, des sels) à l’intérieur, et est entourée d’eau et de molécules à l’extérieur.
La membrane des cellules contrôle le passage des molécules, soit naturellement, soit par des « transporteurs » ou des « canaux ».
Un canal ionique est une porte, avec un vigile, qui vérifie l’identité du passager et choisit de le laisser passer ou non.
Le complexe formé par les protéines MLC1 et GlialCAM au niveau des astrocytes pourrait modifier les propriétés fonctionnelles de certains canaux responsables du passage d’ions et autres molécules, notamment à travers la barrière hémato-encéphalique, la frontière entre le cerveau et le sang. La dérégulation des canaux pourrait expliquer la formation des vésicules, visibles sous forme de kystes à l’IRM, et classe la leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux parmi les leucodystrophies dites cavitaires.
Le fait que les patients ayant une leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux puissent présenter une épilepsie n’est pas classique pour les leucodystrophies, en revanche c’est typique des maladies provoquées par les mutations des protéines des canaux ioniques. MLC1 pourrait être un capteur d’ions ou une tétraspanine impliquée dans la régulation de l’activité de différentes protéines par des modifications de la transduction des signaux. Il est envisagé par les experts que de la dynamique intracellulaire du calcium soit défectueuse chez les patients et que cela contribue à la pathogénèse.
La prise en charge de la maladie au quotidien
Actuellement, le traitement de la leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux est un traitement symptomatique de soutien. La prise en charge repose sur la physiothérapie, la stimulation psychomotrice et le traitement des crises. Il est toujours possible d’offrir une solution de confort et l’ensemble des acteurs de la prise en charge, le corps médical et les proches, doit travailler conjointement pour identifier les obstacles et proposer des solutions.
La recherche de traitements
À ce jour, aucune thérapie définitive n’existe pour la leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux. Un manque de compréhension approfondie des mécanismes moléculaires de la maladie freine le développement thérapeutique pour cette leucodystrophie.
Les deux protéines principales impliquées dans la maladie sont connues, mais la fonction du complexe MLC1/ GlialCAM et les mécanismes pathologiques associés sont encore inconnus. Il a été émis l’hypothèse que, dans la leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux, le rôle des cellules gliales dans l’homéostasie des ions du cerveau est altéré dans les conditions physiologiques et dans les conditions inflammatoires, expliquant la progression de la maladie lors de traumatisme crânien mineur ou d’infections communes.
Cependant, comme les patients ayant la forme MLC2B présentent un phénotype réversible, il est envisagé par les experts que le phénotype des patients MLC1 et MLC2A pourrait également être atténué par la réintroduction du gène corrigé, même à des stades ultérieurs. Des travaux précliniques soutenus par ELA sont en cours pour évaluer la faisabilité d’une thérapie génique. La recherche d’un traitement pour la leucoencéphalopathie mégalencéphalique avec kystes sous-corticaux continue d’avancer mais le chemin est encore long.